El foramen oval permeable y la aptitud para el buceo profesional
![]() El foramen oval permeable y la aptitud para el buceo profesional
El foramen oval permeable y la aptitud para el buceo profesional
Debido al aumento de la presión ambiental y los múltiples efectos sobre el organismo que han de soportar los submarinistas, existe un gran potencial de peligro en la práctica del buceo, que incluso en profundidades aparentemente inofensivas pueden causar problemas de salud considerables para el sistema cardiovascular, los oídos y los pulmones.
Por ello, los exámenes médicos y las consultas a los profesionales adecuados que determinen la aptitud para el buceo, pueden reducir las probabilidades de que ocurra un accidente potencialmente mortal durante la inmersión. Los eventos inesperados, la falta de capacidad de ejercicio y las condiciones médicas internas, aumentan el riesgo en la práctica del buceo.
Dentro de este apartado, también se incluyen dolencias que son asintomáticas en la mayoría de los casos, como el foramen oval permeable (FOP).
Todo médico autorizado tiene la potestad para determinar la aptitud para el buceo aplicando los estándares de exámenes relevantes y las recomendaciones de las asociaciones médicas [1].
¿Qué es el FOP?
El foramen oval permeable, comúnmente llamado “agujero del corazón”, es una abertura natural entre las dos cavidades superiores del corazón (la aurícula derecha y la aurícula izquierda) que presenta el corazón de los bebés antes de nacer.
Esta cavidad es funcional para el paso de la sangre entre las dos aurículas del corazón. También es esencial para la oxigenación de la sangre y para el buen funcionamiento del sistema circulatorio. Sin embargo, al nacer o durante el primer año de vida el foramen oval permeable se debe cerrar. Pero este proceso, según los estudios más recientes, no llega a completarse en el 30% de los casos. Es decir, es una dolencia asintomática que padecen casi una de cada tres personas adultas.

Marco teórico y conceptual
El foramen oval permeable (FOP) forma parte de la circulación fetal normal y su cierre funcional suele tener lugar al aumentar las diferencias de presión auriculares resultantes del flujo sanguíneo pulmonar durante la transición circulatoria neonatal, comprimiendo el septum primum contra el septum secundum. El cierre anatómico del FOP se produce mas tarde en la infancia en la mayoría de la población [2].
 La prevalencia o proporción disminuye con la edad. Es del 34’3% hasta los 30 años y del 20’2% en pacientes de más de 80 años [3].
La prevalencia o proporción disminuye con la edad. Es del 34’3% hasta los 30 años y del 20’2% en pacientes de más de 80 años [3].
Así pues, un FOP sólo puede ocurrir después de nacer si este no se cierra correctamente, dejando una obertura en la pared entre las aurículas derecha y izquierda del corazón.
El tamaño del agujero y la cantidad de sangre que fluye puede variar. En algunas personas el flujo es constante, mientras que en otras ocurre cuando hay una actividad física importante, como puede ser la práctica de buceo de alta intensidad, o incluso después de hacer la maniobra de Valsalva al compensar los oídos, al toser o defecar.[4]
La ED es un problema médico importante entre los submarinistas. Cuando un submarinista desciende y respira aire comprimido u otro tipo de mezcla de gases bajo presión, aumentada por la columna de agua, los tejidos se cargan con mayor cantidad de nitrógeno. Después durante el ascenso, pero especialmente después de la inmersión, este nitrógeno se libera en la sangre, lo que puede conducir a la formación de burbujas. El volumen y la ubicación de estas burbujas determinarán los síntomas y la gravedad. [5]
 Aunque el riesgo de tener un evento de ED es bajo, se ha comprobado que lo padecen 2,5 de cada 10.000 buceadores, y que el portador de FOP tiene 5 veces más de riesgo de sufrirlo que otro que no lo tenga, habiendo seguido el mismo perfil de inmersión. [6]
Aunque el riesgo de tener un evento de ED es bajo, se ha comprobado que lo padecen 2,5 de cada 10.000 buceadores, y que el portador de FOP tiene 5 veces más de riesgo de sufrirlo que otro que no lo tenga, habiendo seguido el mismo perfil de inmersión. [6]
Los buzos que han tenido más de un episodio de ED con manifestaciones cerebrales, espinales, vestibulococleares o cutáneas, tendrían que ser estudiadas para detectar un posible FOP. [4]. La prevalencia general de los cortocircuitos de derecha a izquierda en la población de buceadores con ED no explicable es del 56%, superior a la población general. [6]
Se sugiere que un FOP pequeño no contribuye a ED, y un FOP grande (diámetro mayor que 10mm) podría contribuir. [7]
Este cortocircuito Derecha-izquierda puede ser medido de acuerdo con la cantidad de burbujas detectadas que cruzan el septum interauricular, mediante una imagen congelada de la aurícula izquierda. [8]
 Para los buceadores que han padecido ED importante, el cierre percutáneo de FOP puede ser un tratamiento efectivo y seguro por volver a bucear sin restricciones. Por otro lado, un perfil de buceo restrictivo parece ser seguro y podría recomendarse para los buceadores que se abstengan de cerrar el FOP. [9]
Para los buceadores que han padecido ED importante, el cierre percutáneo de FOP puede ser un tratamiento efectivo y seguro por volver a bucear sin restricciones. Por otro lado, un perfil de buceo restrictivo parece ser seguro y podría recomendarse para los buceadores que se abstengan de cerrar el FOP. [9]
El cierre percutáneo más innovador, recientemente patentado, es la sutura mediada con el dispositivo NobleStitch®, por su rápida recuperación. Los primeros resultados de este primer registro indican que el cierre de FOP por medio de suturas es factible en la mayoría de anatomías septales y proporciona un cierre efectivo. [10]
A través de la presente investigación documental se ha revisado la literatura médica sobre el FOP para profundizar en cómo afecta los buceadores, su diagnóstico, consecuencias, opciones terapéuticas y la legislación vigente de aptitud médica para los buceadores profesionales en España.
La primera ley que regula el buceo en el estado español fuera del ámbito militar, como marco de referencia, es el Decreto 2055/1969 de 25 de septiembre de 1969 que regula el ejercicio de actividades subacuáticas. [11] Luego sería substituida por la ley del 20 de Julio de 1973, revisada el 14 de Octubre de 1997.
Buceo de alta intensidad
Entendemos el buceo como el acto en el que una persona se sumerge bajo el agua con la finalidad de desarrollar una actividad, pero hay que considerar que no todas las inmersiones tienen la misma consideración a nivel de riesgos. Según el consenso de expertos se ha definido como buceo de alta intensidad aquellos buceadores que hacen más de 50 inmersiones al año a más de 30 metros de profundidad.
![]() Relación del FOP con el ICTUS
Relación del FOP con el ICTUS
El ictus criptogénico es aquel evento cerebro- vascular de tipo isquémico y de causa desconocida en mas del 40% de los casos, que se han visto relacionados con el FOP. Muchos estudios han mostrado una prevalencia de hasta un 46%. [12]
Para que el FOP esté implicado en el ictus o EIT, tiene que estar presente un cortocircuito D-I, que pueda ser demostrado con ecocardiografía y contraste de burbujas. [13]
El FOP se asocia a otras anomalias cardíacas como el aneurisma del septo interauricular (ASI), la red de Chiari, defectos del tabique interauricular (DTI) o la anomalia de Ebstein. Se han descrito que el 33% de los pacientes con ASI, el 83% con red de Chiari, el 10% con DTI y hasta el 80% con anomalia de Ebstein, presentan a la vez FOP.
 Otras situaciones que aumentan la presión en la aurícula derecha como la estenosis mitral, la insuficiencia mitral, el ductus arterioso persistente, la hipertensión pulmonar, la insuficiencia ventricular derecha o la embolia pulmonar, podrían facilitar la dilatación del FOP y causar un cortocircuito D-I. [14]
Otras situaciones que aumentan la presión en la aurícula derecha como la estenosis mitral, la insuficiencia mitral, el ductus arterioso persistente, la hipertensión pulmonar, la insuficiencia ventricular derecha o la embolia pulmonar, podrían facilitar la dilatación del FOP y causar un cortocircuito D-I. [14]
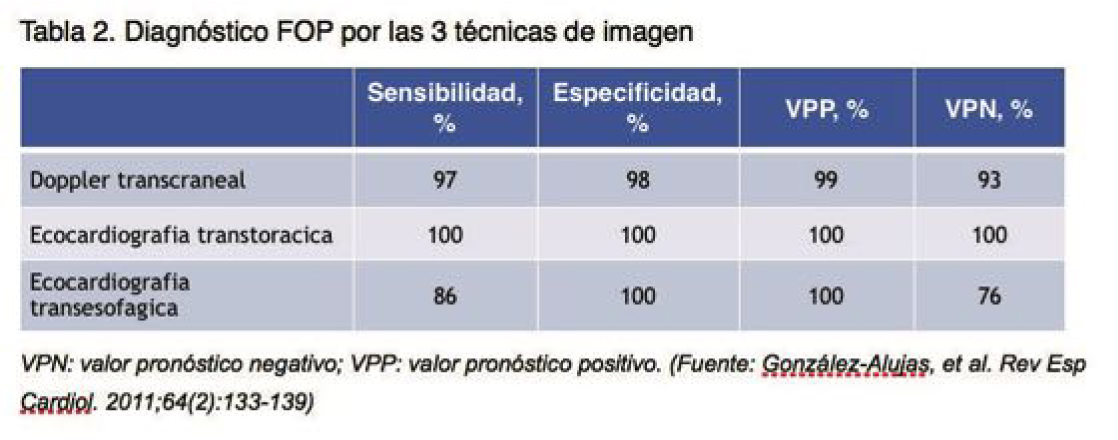
Diagnóstico de FOP por diferentes técnicas de imagen
La Ecocardiografía transesofágica (ETE) ha sido aceptada como la técnica diagnóstica de referencia. Pero según el estudio de González-Alujas et al. 2011 [13] que comparaba la exactitud de la ecografía transtorácica (ETT) y el Doppler transcraneal (DTC) con la ETE, lo contradice. Según su estudio, la ETE tiene una menor sensibilidad, dio falsos negativos en más del 10% de los casos y tiende a subestimar la severidad del cortocircuito D-I mientras que la ETT permite un adecuado diagnóstico y cuantificar la severidad del FOP.
El estudio se realizó con contraste mediante suero salino agitado y requirió sedación moderada cuando se les realizó la ETE, por tratarse de una prueba semi invasiva con baja tolerancia sin sedación, sobretodo en la población joven. Se les realizó una compresión abdominal en aquellos casos que la maniobra de valsalva fue insuficiente. Durante la realización de la ETE hubieron diferencias significativas con la frecuencia cardíaca. [13]
Aunque existen diferentes tipos de contrastes, la técnica más utilizada continua siendo la inyección de microburbujas de suero salino agitado. Ésta ha de realizarse en reposo, con maniobras que aumenten la presión en la aurícula derecha (Valsalva, tos), dado que mejora la sensibilidad diagnóstica. [15]
Probabilidad de Enfermedad Descompresiva con FOP
La ED es un problema médico importante entre los buceadores y la inmersión en agua tienen varios efectos sobre la circulación cardiovascular humana. Aumenta rápidamente la precarga cardíaca debido a la redistribución de la sangre desde las extremidades inferiores hasta el núcleo del cuerpo, lo que aumenta potencialmente el volumen de sangre intratorácia hasta 500 mililitros.

Esto puede dar como resultado un aumento del 30% del gasto cardíaco y el volumen sistólico, combinado con un aumento de hasta 16 mmHg, lo que podría promover la derivación D-I de la sangre auricular.
El agua fría refuerza la redistribución venosa mediante un efecto vasoconstrictor adicional, que también puede conducir a un aumento significativo de la postcarga cardíaca. [16]
Según el estudio de Cartoni, et al. 2004, realizado a 66 buceadores profesionales, un FOP con un diámetro de permeabilidad más amplio yuna mayor movilidad de membrana está asociado con el riesgo de desarrollar ED. [17]
El estudio de Torti et al. 2004, el más grande realizado hasta la fecha, con 230 buceadores que habían estado sometidos a las pruebas de diagnóstico para determinar un FOP a través de ETE, revela un riesgo absoluto de cinco veces mayor de padecer ED por 10.000 inmersiones que los buceadores sin FOP.
Según este estudio, concluyó que el FOP grado 1 se comporta como si no tuviese FOP, respecto al riesgo de eventos de ED, mientras que los grados 2 y 3, independientemente de la distinción de la medida, comportan los principales riesgos de padecer ED. [6]
Manejo del FOP
El tratamiento de elección del FOP aún no ha sido definido, y muchos de los estudios publicados presentan resultados contradictorios.
Su dudoso significado clínico, su gran prevalencia y las diferentes posibilidades terapéuticas que plantean constituyen la base de la gran atención que esta entidad esta recibiendo en los últimos años.
Aunque el tratamiento médico reduzca la tasa de recurrencia hasta un 5% (la aspirina es aceptable), los pacientes presentan un segundo evento en el primer año pese al tratamiento médico. Hay datos contradictorios sobre la superioridad del tratamiento antiagregante respecto al tratamiento anticoagulante. [14]
El tratamiento conservador parece seguro cuando los submarinistas se abstienen de bucear sin restricciones y utilizan una técnica más conservadora para reducir la carga de nitrógeno. [9]
Para algunos autores, el FOP de alto riesgo anatómico (ASI, túnel largo, cortocircuito D-I espontáneo) es una indicación de cierre.
Detección de rutina del FOP en el examen médico inicial o periódico
La evaluación de rutina del FOP en el momento de la evaluación de la aptitud médica de buceo, ya sea inicial o periódica, no está indicada según el consenso de expertos de la South Pacific Underwater Medicine Society (SPUMS) y The United Kingdom Sports Diving Medical Committee (UKSMDC) (IV), aunque también esta recomendación es el nivel mas bajo de evidencia científica.
Legislación que regula la aptitud para el buceo EN ESPAÑA
La legislación española en la Orden Ministerial de 14 de octubre de 1997, recogía la obligatoriedad de realizar un reconocimiento médico anual a todas aquellas personas que se dedicaran profesionalmente al buceo y con las que se aprobaban las normas de seguridad para el ejercicio de las actividades subacuáticas (BOE nº280, 22-11- 97).
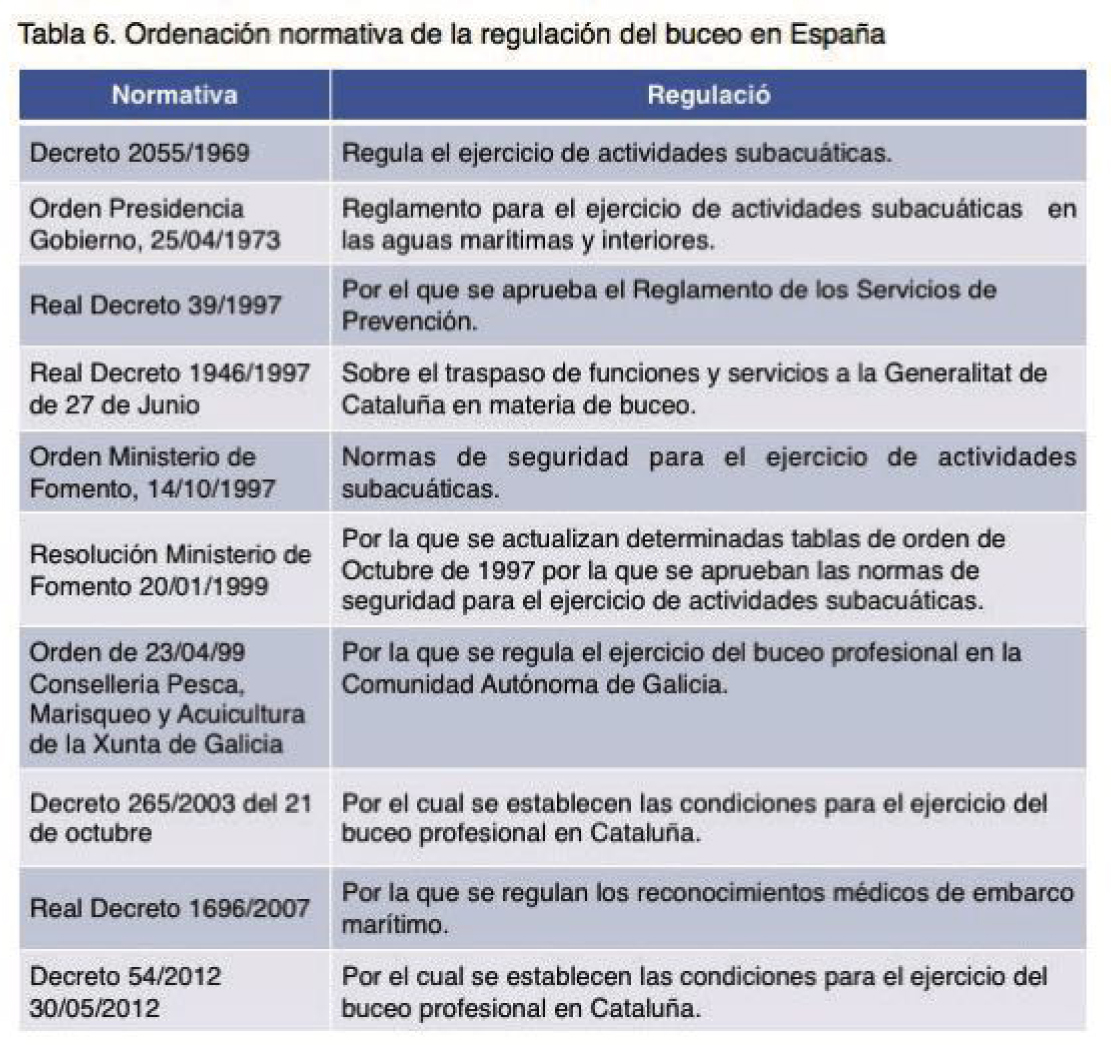 Este documento no mencionaba en ningún lugar las características obligatorias y necesarias con los requisitos mínimos que tenían que cumplir los reconocimientos médicos de aptitud para la iniciación y práctica de actividades subacuáticas, con lo que tampoco existe una referencia sobre las patologías que han de regir la actuación del médico evaluador para considerar la aptitud del buceo.
Este documento no mencionaba en ningún lugar las características obligatorias y necesarias con los requisitos mínimos que tenían que cumplir los reconocimientos médicos de aptitud para la iniciación y práctica de actividades subacuáticas, con lo que tampoco existe una referencia sobre las patologías que han de regir la actuación del médico evaluador para considerar la aptitud del buceo.
Por otro lado, desde la transferencia de las competencias a las Comunidades Autónomas para regular la formación y titulaciones de buceo profesional, pocas son las comunidades que lo han hecho, entre ellas Galicia y Cataluña que regulan el ejercicio del buceo profesional y las titulaciones, pero aún existe un gran vacío al respecto y sólo en Galicia se regula el contenido de los exámenes médicos de las revisiones médicas iniciales y periódicas, sin que la determinación del FOP sea una de ellas. [19]
Con posterioridad, tanto el II Convenio Colectivo de Buceo Profesional y Medios Hiperbáricos como el Real Decreto 550/2020 remiten en este sentido a la normativa vigente. Es decir, cada Comunidad Autónoma tiene sus propios criterios para realizar los reconocimientos de aptitud médica de los buzos profesionales.
Además, se exige un reconocimiento adicional por parte de Capitanía Marítima si el buzo va a participar en una operación que precise embarcarse.
Así pues, según la ley vigente, en el examen periódico podrán resultar aptos; aptos con restricciones, casi siempre limitados a la profundidad; no aptos temporal, cuando existen patologías de la que se espera una total recuperación o normalidad; no aptos permanente, cuando la patología de forma irreversible impide el ejercicio de la profesión.
Conclusiones
La presente revisión bibliográfica permite identificar que los buzos profesionales asumen más riesgos que el resto de buceadores, ya que esta modalidad de buceo es más compleja y los riesgos son muy superiores que los que practican buceo recreativo conservador, aunque cualquier persona que practique buceo extremo está en riesgo de padecer ED, incluso sin tener un FOP.
También nos ha permitido identificar lagunas en los protocolos de vigilancia de la salud específico. Cada médico realiza los exámenes médicos según criterio personal, experiencia o disponibilidad de medios materiales, no practicando una prueba de detección para determinar la presencia de FOP de manera rutinaria. Es en última instancia el médico evaluador quien tiene que determinar las pruebas diagnósticas a realizar durante el reconocimiento médico.
Los últimos estudios han demostrado que la prueba más adecuada para la detección del FOP, es la ETT con maniobra de Valsalva, e inyección de contraste con microburbujas de suero salino agitado.
Ha demostrado mayor sensibilidad, especificidad y valor predictivo que otras pruebas de imagen. Por otro lado, podría ser la prueba más práctica a realizar de manera ambulatoria por no ser invasiva y no requerir de sedación, a diferencia de la ETE que es semiinvasiva, requiere de sedación y tiene un mayor coste.
Según el consenso de expertos, se considera la posibilidad de investigar la presencia de FOP en personas con antecedentes de ED con manifestaciones cerebrales, espinales, vestíbulo- cocleares o cutáneas, historia actual o pasada de migraña con aura, historia de ictus criptogénico e historia de FOP o Comunicación Interauricualar en un familiar de primer grado.
Según algunos autores, en caso de presencia de FOP de 2º y 3º grado, el cierre percutáneo sería el tratamiento de elección para el buzo profesional que quiere continuar buceando sin restricciones, ya que son los que comportan los principales riesgos de padecer ED.
Referencias bibliográficas



 El foramen oval permeable y la aptitud para el buceo profesional
El foramen oval permeable y la aptitud para el buceo profesional Relación del FOP con el ICTUS
Relación del FOP con el ICTUS